药物递送技术使许多药物产品的开发成为可能,通过增强治疗药物对其靶标部位的输送,最大限度地减少靶标外积累,促进患者依从性,从而改善患者的健康。几十年前,小分子药物是主要的治疗药物。由于小分子药物的输送在很大程度上取决于它们的物理化学性质,这严重影响了药物的生物利用度,因此递送的研究主要集中在如何改善药物的溶解性、控制其释放、扩大其活性和调整其药代动力学(PK)。随着时间的推移,新一代的治疗药物,包括蛋白质和多肽、单克隆抗体、核酸和细胞疗法,已经提供了新的治疗可能。新的治疗方法也带来了更多的挑战,特别是在稳定性、细胞内递送要求以及生存和扩张方面,药物递送策略必须演变以应对这些挑战。
小分子
小分子药物,如化疗药物、抗生素和类固醇,自19世纪末以来已被识别、开发和用作药物。由于小分子药物分子量较小,它们可以跨越许多生物屏障和细胞膜迅速扩散。这些优势使小分子能够在复杂的血管系统中扩散,并与体内几乎所有组织和细胞类型相互作用。然而,为了快速扩散和进入全身血管系统,小分子必须在生物体液中自由溶解,这限制了难溶分子的治疗作用。大约90%的临床前候选药物都是低溶解性化合物,因此这仍然是一个挑战。克服生物利用度低的策略侧重于通过调节局部微环境,特别是通过对具有相当大的pH依赖溶解度的小分子使用pH调节剂来改善药物的溶解度。这使得临床上获得成功,如静脉注射环丙沙星,它是由乳酸配制的,通过调节pH来改善其溶解度。其他策略侧重于改变小分子本身,以调节它们的物理化学性质来改善增溶、扩散或吸收。例如,血管紧张素转换酶抑制剂贝那普利(Lotensin)和依那普利(Vasotec)是用掩蔽可电离基团的烷基酯前体药物商业配方,从而改善药物的吸收和生物利用度。同时,治疗HIV病毒的关键蛋白酶抑制剂利托那韦(Norvir)的商业配方经过噻唑修饰,以改善其代谢稳定性和水溶性。
了解药物如何通过血管系统和进入组织或细胞的运输导致了PK和药效学(PD)原理的建立。随着PK/PD参数与小分子药物的疗效、作用时间和毒性之间的关系变得更加清楚,早期的努力集中在控制剂量和给药方案(即输液频率和输注速率)以提高药物效率。这些开创性的PK研究和临床研究为设计可预测的药物释放动力学系统奠定了基础,该系统采用以下四种药物释放机制:溶解、扩散、渗透和离子交换。监管机构已经批准了至少16种基于渗透释放口服系统的给药系统(渗透泵的使用减少了传统剂量引起的药物浓度巨大变化相关的副作用)。
此外,非侵入性控释系统,如透皮给药系统,促进了止痛药和戒烟剂的长期使用,从而改善了患者的依从性(图1)。基于纳米颗粒和微粒的系统已被用于克服溶解性挑战,使小分子能够运输到它们的作用部位,并减少偏离目标的副作用。纳米颗粒疗法已被批准用于广泛的适应症,从癌症治疗到疫苗接种。研究发现使用聚乙二醇(PEG)是延长颗粒循环半衰期和增加颗粒在肿瘤部位滞留的有效技术。这导致了聚乙二醇化脂质体多柔比星(Doxil)的配方,这是美国FDA于1995年批准的第一个纳米颗粒疗法。自那以后,人们在临床前对纳米颗粒进行了广泛的研究,以解决位点选择性给药的挑战。给药系统现在被广泛用于控制小分子的溶解度、剂量和其他给药参数,随后也被应用于其他的治疗药物。
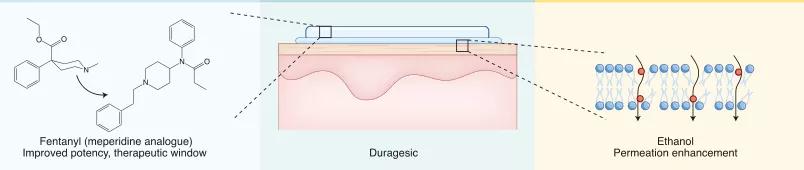
图1. 透皮给药系统
多肽和蛋白质
虽然药物递送的基础是建立在对小分子的设计需求上,但它们的靶标只占人类基因组的2%-5%。因此,需要其他的治疗方法。肽(2-50个氨基酸)和蛋白质(50个或更多氨基酸)对特定的蛋白质靶标具有极好的选择性,它们的大小和多样化的三级结构增加了与特定蛋白质口袋的接触点,使多肽和蛋白质比许多小分子具有更高的效力和更低的毒性。随着多肽和蛋白质临床使用的增加,限制其递送的独特挑战出现了,就是它们的稳定性较差。它们在环境储存条件下很容易降解,在体内,它们对无处不在的蛋白酶、生理温度和pH的变化都很敏感。此外,肽和蛋白质可以通过蛋白质结构上抗原的免疫原性或通过它们的降解、聚集或翻译后修饰来激活免疫系统,这通常会导致药物的快速清除和免疫原性驱动的不良事件。
为了克服结构上的挑战,人工合成或人源化的多肽类似物结合了非天然氨基酸或与已知可改善多肽或蛋白质的半衰期、稳定性、受体亲和力或毒性的化学部分相连。比如去氨加压素(DDAVP),它是天然肽疗法血管加压素(VasoStrong)的类似物,但具有更好的半衰期和稳定性。
最成功的降低蛋白质免疫原性和延长其半衰期的策略是使用聚乙二醇。聚乙二醇可以屏蔽免疫原性表位,增加药物的流体力学直径,从而降低其肾脏清除率,延长其循环半衰期。另一种策略是通过引入蛋白酶抑制剂来调节微环境,这些抑制剂会干扰多肽或蛋白质在生理流体中的降解。
多肽和蛋白质在穿透生物屏障方面表现出基于其大小的限制。这激发了渗透促进剂(如N-[8-(2-羟基苯甲酰基)氨基辛酸钠];SNAC)的发展,它可以调节微环境以缓冲胃局部pH或积极改善肽或蛋白质的跨细胞吸收。这一策略促成了第一个口服胰高血糖素样肽(GLP-1) 索马鲁肽(Rybelsus)的批准(图2)。

图2. 带有渗透促进剂的氨基酸修饰的肽(Rybelsus)
用于小分子疗法的控释技术也同样适用于肽类药物。比如促性腺激素释放激素(GnRH)的九肽类似物亮丙瑞林的缓释微球技术应用,这减少了所需的皮下注射次数和副作用,并带来了长期的市场成功。
抗体
抗体是目前占主导地位的治疗药物,目前已有近100款抗体药物获批。抗体的结构与其他生物类别的结构有很大不同,它允许治疗靶标和免疫系统之间的特定相互作用。抗体通过与目标抗原结合使其中和,防止信号分子与其结合启动不受欢迎的细胞过程。此外,抗体可以直接与宿主免疫细胞相互作用,以启动吞噬作用、抗体依赖的细胞毒性或补体依赖的细胞毒性,从而引发不良细胞群的死亡。然而,能够实现这些特定相互作用抗体的独特特征也可能导致腺苷脱氨酶(ADA)的产生,这可能会导致不良事件,如注射部位的皮疹、流感样症状和自身免疫性疾病的发生。Muromonab-CD3(OKT3)就是一个例证,它是第一个获得临床批准的鼠源性mAb,但它引起了免疫现相关的不良事件。在更好的治疗药物进入市场后,该药于2010年停止使用。随后,由于鼠源性抗体的免疫原性,抗体疗法的批准一直拖延到本世纪头十年。在这十年间,抗体制造的进步允许抗体结构本身的改变使得第一种人源化治疗性抗体daclizumab(Zinbryta)和通过噬菌体展示技术的产生的第一个全人源抗体adalimumab(Humira)得以生产获批。此外,通过聚乙二醇化直接修饰治疗性抗体,这是之前为肽和蛋白质建立的一种策略,使得Certolizumab pegol(Cimzia)在2008年获得临床批准。
由于抗体的PK/PD可能是高度可变的,而且它们的作用机制依赖于与动态免疫系统的接触,因此抗体治疗通常需要高剂量和侵入性给药。一种使用透明质酸酶通过重塑皮下间隙来调节局部微环境的递送策略使得皮下注射高剂量抗体及其随后的吸收成为可能。这一策略使得以透明质酸酶为基础的抗体商业化。2019年2月美国FDA批准曲妥珠单抗/透明质酸酶(Trastuzumab/Hyaluronidase-oysk)上市。此新型复合物使用透明质酸酶递送曲妥珠单抗,通过透明质酸降解促进其在皮下空间的增强分散,从而允许更大的注射量和随后的系统吸收(图3)。2020年5月,FDA批准了强生CD38抗体Darzalex的皮下注射剂型Darzalex Faspro。通过皮下注射代替静脉输液,该系统提高了患者的接受度和便利性。
伴随着小分子和抗体修饰的不断进步,抗体-药物结合物(ADC)得以发展。ADC将抗体与细胞毒性小分子相结合,能够以高度靶向的方式给药,同时提供协同免疫调节功能。例如,ADC ado-trastuzumab emtansine将人源化mAb trastuzumab(一种针对乳腺癌和胃癌的人表皮生长因子受体2(HER2)靶向治疗)与细胞毒分子DM1(也称为mertansine)结合在一起。通过将抗体直接运送到靶组织,抗体促进了小分子,特别是美登素类化合物、金黄色葡萄糖素和钙霉素的临床应用,这些小分子本身毒性太大,很难单独临床使用。
核酸
虽然蛋白质和多肽疗法极大地扩大了可用药靶点的数量,但核酸能够精确控制基因表达,因此可以用来沉默或修复异常基因,并驱动与治疗相关的基因的表达。由于核酸序列的特异性结合,核酸和基因编辑工具,如CRISPR,可以被合理地设计成对人类基因组进行治疗性的操作。Fomivirsen(Vitravene)是一种反义寡核苷酸治疗(ASO)方法,于1988年获美国FDA批准用于治疗艾滋病(AIDS)患者并发的巨细胞病毒(CMV)性视网膜炎,该疗法证明了核酸治疗的潜力。然而,由于核酸输送的固有挑战和基因抑制水平不足,第一代ASO治疗的临床成功率有限。
裸露的核酸容易受到核酸酶的降解,以及人类免疫系统擅长识别和清除外来RNA和DNA,这限制了它们的半衰期。此外,核酸需要被运送到细胞的细胞质或细胞核中,因此需要细胞内化和内体逃逸。这些挑战导致了对核酸碱基、糖环以及核酸3‘和5’端的修饰化学的创新。这使得核酸药物能够抵抗核酸酶降解,降低了免疫原性,并改善了与靶细胞的相互作用。2016年,下一代ASO药物Nusinesen(Spinraza)成为临床批准的唯一治疗脊髓性肌萎缩症的药物。临床前的环境操作可以改善核酸的细胞内靶向性。例如,核酸载体可以缓冲胞体pH或与胞体膜形成脂复合物,从而导致胞体逃逸和胞浆转运。此外,穿透细胞的多肽已被用来破坏或重组内膜,以改善核酸在细胞内的输送。
对核酸化学修饰和药物输送系统的的进步也促使siRNA疗法的获批。2018年美国FDA批准了全球首款siRNA疗法Patisiran(Onpattro),用于治疗遗传性转甲状腺素介导的淀粉样变性多发性神经病成人患者。这是一种基于脂质的纳米颗粒,含有化学修饰的siRNA,用于细胞靶向、摄取和内体逃逸(图4)。Onpattro的成功开发得益于几十年来对小分子脂质体配方的研究,基于脂质的纳米颗粒的尺寸、电荷和化学的优化,以及聚乙二醇基化改善药物PK的用途。
细胞疗法
细胞疗法是新一代的治疗方法,通过利用某些细胞类型的天然治疗功能来调节或启动关键的生物学过程。例如,多能干细胞可以恢复和治疗组织,重新编程的免疫细胞可以利用免疫系统进行疫苗接种和癌症治疗,活细胞也可以被改造。最成功的例子是CAR-T细胞疗法,目前已有几款获批上市。CAR-T细胞疗法突出了细胞疗法的功能和优势,即先天针对疾病部位的能力、作用部位的强大活性、以及直接与免疫系统接口和在活体中增殖的能力。美国FDA批准的其他细胞疗法还有用于治疗前列腺癌的细胞免疫疗法药Provenge,以及脐带血干细胞疗法。
活细胞的递送带来了独特的挑战。细胞比所有其他种类的治疗性药物大得多,因此可以迅速被困在肺毛细血管中并消除。对于过继细胞疗法(特别是免疫疗法),活细胞的大小和敌对的肿瘤微环境导致细胞在实体肿瘤中渗透率低。这使得它们在目前的临床应用中仅限于血液系统恶性肿瘤。此外,有效细胞表型的存活率、持久性和维持性在很大程度上依赖于细胞所处的环境和宿主。另外还存在与治疗性活细胞的大规模生产相关的务实问题。一方面,自体疗法具有更安全性,但需要对同一患者进行提取、处理和重新输注,这限制了疗法的可扩展性。另一方面,同种异体疗法更容易扩展,但需要冷链储存和运输,并有严格的生物相容性和无菌要求。Provenge在批准后,面临着与其制造和管理相关的挑战,其高昂的成本和短暂的保质期阻碍了其被临床广泛采用。许多其他活细胞疗法也需要克服类似挑战。虽然细胞疗法依然充满挑战,但随着药物输送技术的不断进步,未来十年内细胞疗法将获得改善。
随着小分子药物、蛋白质和肽、抗体、核酸以及最近的活细胞疗法的发展,药物递送系统已代代相传。目前通过药物修饰和微环境修饰已经改善了每种治疗方法的递送难题(图5)。在药物递送的发展过程中,已建立的递送方法被应用于改进新兴疗法中,随着新型药物递送系统的发展, 给药递送技术在肿瘤治疗过程中将发挥越来越重要的作用。但随着癌症治疗变得越来越复杂,仍需要更多精炼的药物递送系统,使其可以同时提供多种具有不同化学成分的药物。

图5. 治疗性药物及用于改善治疗功能的递送难题的发展